Präeklampsie-Screening
Die Präeklampsie ist eine relativ häufige Erkrankung in der Schwangerschaft (ca. 2-5% aller Schwangerschaften), bei der die Schwangere eine komplexe Erkrankung mit Entwicklung eines Bluthochdrucks erleidet. Im Volksmund wurde die Präeklampsie früher „Schwangerschaftsvergiftung“ genannt. Die Präeklampsie stellt weltweit eine der Hauptursachen der schwangerschaftsbezogenen mütterlichen und kindlichen Morbidität (Erkrankungsrate) und Mortalität (Sterberate) dar. Insbesondere die früh auftretende Präeklampsie unter 34 Schwangerschaftswochen (0,5% aller Schwangerschaften) kann zu ernsten Verläufen mit schwerwiegenden Komplikationen führen. Bei einer Geburtenrate von 738.000 in Deutschland im Jahr 2015 wären davon ca. 3690 Schwangere betroffen.
Die Ursachen für die Entstehung einer Präeklampsie sind noch nicht vollständig aufgeklärt. In der frühen Schwangerschaft kommt es zu einer fehlerhaften Verbindung zwischen den fetalen Zellen und den Blutgefäßen der Gebärmutter. Dies führt zu einer gestörten Entwicklung der mütterlichen plazentaren Blutgefäße. Das Ungleichgewicht der Botenstoffe, die das Gefäßwachstum beeinflussen, bewirkt eine Mangelentwicklung des Mutterkuchens und beeinträchtigt oft auch Blutgefäße im gesamten mütterlichen Körper. Hierdurch entsteht unter anderem die erst nach 20.Schwangerschaftswochen auftretende Blutdruckerhöhung.
Die Schädigung der Blutgefäße und der Bluthochdruck bewirken eine Minderdurchblutung der mütterlichen Organe (Nieren, Leber, Gehirn, etc.), diese kann so zu schweren Komplikationen führen (Niereninsuffizienz, Leberblutung, Krampfanfall, etc.). Auch das ungeborene Kind kann infolge der Minderdurchblutung des Mutterkuchens durch einen Sauerstoff- und Nährstoffmangel in seinem Wachstum und seiner Entwicklung mitunter schwer beeinträchtigt werden. Dies bezeichnet man als fetale Wachstumsrestriktion.
Tritt eine Präeklampsie ein, lässt sie sich bislang nicht ursächlich behandeln. Zwar kann man den Bluthochdruck durch Medikamente senken, dies gelingt jedoch nur begrenzt. Die Komplikationen, die infolge der Fehlfunktion des Mutterkuchens entstehen, können bislang nur durch die Entbindung beendet werden. Die mitunter auch extreme Frühgeburt eines ggf. auch mangelentwickelten bzw. untergewichtigen Kindes stellt ein hohes Risiko für dessen Entwicklung dar.
Viele medizinische Studien haben daher das Ziel, das Risiko für eine Präeklampsie möglichst früh zu erkennen, ihre Entstehung zu verhindern bzw. eine Krankheitsverschlechterung zu bremsen.
Im Zeitraum des Ersttrimesterscreenings in der 12.-14.Schwangerschaftswoche zur Risikoeinschätzung von Chromosomenanomalien wird zusätzlich ein Screening auf das Risiko einer frühen Präeklampsie angeboten.
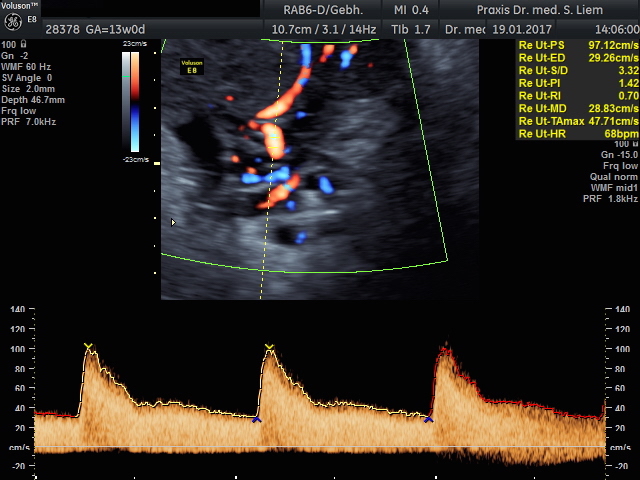
Beim Präeklampsiescreening werden diverse Faktoren erhoben bzw. gemessen:
- Mütterliche Vorerkrankungen wie bereits bestehender Bluthochdruck, Zustand nach Präeklampsie, Gefäßerkrankungen
- Körpergewicht
- Ethnizität
- Dopplersonografisch gemessener mittlerer Widerstandswert der beiden Gebärmutterarterien
- Mittlerer arterieller Blutdruck an beiden Armen gemessen
- Hormonbestimmung von PLGF (PLacental Growth Factor) und ggf. PAPP-A (Pregnancy-Associated Plasma Protein A) durch eine maternale Blutentnahme (PAPP-A wird auch beim Screening auf Chromosomenanomalien bestimmt)
Durch ein Berechnungsmodell kann das individuelle Risiko für eine Präeklampsie mit einer relativ guten Sensitivität von ca. 85% bei einer Falschpositivrate von ca. 5-10% (Risikoberechnung ist erhöht, die Schwangere bekommt aber keine frühe Präeklampsie) bestimmt werden. Das berechnete Risiko lässt sich allerdings bislang nicht durch einen diagnostischen Test sichern.
Zeigt sich ein niedriges individuelles Risiko für eine frühe Präeklampsie, kann dies zur Beruhigung insbesondere bei Schwangeren mit Risikofaktoren beitragen.
Weist die Schwangere ein erhöhtes Risiko für eine frühe Präeklampsie auf, lässt sich über die Einnahme von Acetylsalicylsäure (ASS, „Aspirin“) das Risiko für die Entwicklung einer frühen Präeklampsie um ca. 60-80% senken. ASS ist ein Medikament zur Blutverdünnung und bewirkt bei möglichst frühzeitiger Gabe vor der 16.Schwangerschaftswoche eine verbesserte Entwicklung des Mutterkuchens. Die tägliche orale Einnahme von ASS 150mg zur Nacht erfolgt bis zur 36. Schwangerschaftswoche. In dieser niedrigen Dosierung sind Blutungskomplikationen sehr selten, ein medikamentenbedingtes Auftreten von Fehlbildungen des Kindes wurde nicht beschrieben. Eine engmaschige Überwachung der Risikoschwangerschaft erfolgt im weiteren Verlauf.
Die Erkennungsrate der späteren Präeklampsie nach 34 Schwangerschaftswochen nimmt leider mit zunehmend späterer Schwangerschaftswoche ab.
Von einer Präeklampsie können auch Frauen betroffen sein, die bis zur Schwangerschaft noch nie Bluthochdruck gehabt haben. Das Auftreten einer frühen Präeklampsie ist insbesondere bei Schwangeren erhöht, die das erste Kind mit ihrem Partner erwarten. so dass das Screening nicht nur Schwangeren mit Risikofaktoren, sondern prinzipiell allen Schwangeren angeboten werden kann.
Risikofaktoren für das Auftreten einer Präeklampsie sind:
- Vorbestehender Bluthochdruck
- Blutgerinnungsstörungen mit erhöhtem Thromboserisiko (Thrombophilien)
- Zustand nach Präeklampsie in der vorherigen Schwangerschaft
- Adipositas
- Vorbestehender Diabetes mellitus
- Familiäre Belastung mit Bluthochdruck
- Vorbestehende Nierenerkrankung
- Mütterliches Alter > 40 Jahre
- Autoimmunerkrankungen
- Mehrlingsschwangerschaften
- IVF-Sterilitätsbehandlung
Einschränkend muss erwähnt werden, dass es bei Mehrlingsschwangerschaften leider noch kein validiertes Präeklampsiescreening gibt. Auch soll die risikosenkende Wirkung der ASS-Prophylaxe bei Frauen mit vorbestehendem Bluthochdruck und bei Frauen mit deutlicher Adipositas weniger ausgeprägt sein.
Der Test ist wie das Ersttrimesterscreening keine Leistung der Krankenkassen und muss daher selbst bezahlt werden.
https://www.frauenaerzte-im-netz.de/erkrankungen/schwangerschaftshochdruck-praeeklampsie/
